 人工受精
人工受精
什么是人工受精
人工授精是指将男性精液用人工方法注入女性子宫颈或宫腔内,以协助受孕的方法。主要用于男性不孕症。人工授精有配偶间人工授精、非配偶间人工授精两种。在男方有性器官异常,如阴茎短小、尿道下裂、阳痿、早泄等症或女方有子宫颈狭窄、不明原因不孕等可用配偶间人工授精。
人工授精主要用于由男性原因造成的不孕,如严重的尿道下裂、逆行射精、勃起障碍、无精症、少精症、弱精症、精液不液化症。有些女性方面造成的不孕也能采用人工授精,如阴道痉挛、宫颈细小、宫颈黏液异常、性交后试验欠佳等。另外,有一些特殊情况,如免疫学原因的不孕,夫妇双方均是同一种常染色体隐性遗传病的杂合体或男性患常染色体显性遗传病,也可用人工授精的方法获孕和避免不健康后代出生。
人工受精的现状
目前,世界上人工授精已相当普遍。据估计,美国每年约有5000-10000名人工授精的婴儿诞生。例如,1980年,洛杉矶一位41岁未婚女心理学家用一诺贝尔奖金获得者贡献的精液妊娠,产下一男婴,被称为“诺贝尔婴儿”。欧美的人工授精已引发了一些社会问题:英国有“缺德医生、生子三千”的案例;美国也有类似案例:一医生用自己的精液给数百人授精,被判入狱二百余年。中国台湾省人工授精已相当广泛。近年来,中国大陆这方面的工作也越来越多。不过,中国卫生部明确规定:医务人员不得向单身妇女实施辅助生殖技术,包括利用精子库。各地的精子库都必须经过严格的检查,由国家卫生部统一审批并且定期复查。
人工受精的适用人群
人工授精是指通过非性交方式将精液放入女性生殖道内,以达到受孕目的的一种技术。根据所选用精液来源不同,分为丈夫精液人工授精(AIH)和供精者精液人工授精(AID)。AIH与AID在原则上与技术上基本相同。
丈夫精液人工授精(AIH)适应症
1、男性因性功能障碍、生殖器畸形及心理因素等导致性交不能而不育。如阳痿、早泄、不射精、逆行性射精、尿道下裂、阴茎屈曲畸形、严重的阴茎海绵体硬结症等。
2、男性因少精、弱精、液化异常等而不育。一般认为每ml精液中含有20×10[6]-100×10[6]精子为有生育力正常范围,低于20×10[6]为少精子症。精子活力的正常值是射精后l/2-3小时内的正常精液标本中应有50%或更多的中等到活跃的前向运动精子,低于此值为活力差。正常的精液射出后很快凝成胶冻状,在以后的15-30分钟内又全部液化,如果精液射出后不凝固,或液化不全为液化异常。
3、女性因宫颈粘液分泌异常、生殖道畸形及心理因素导致性交不能等而不育。如精子-宫颈粘液间不相容、阴道炎、子宫颈炎或宫颈糜烂、宫颈分泌物异常(偏酸或有抗精子抗体)、阴道畸形、阴道口狭窄或痉挛、子宫颈管或颈口狭窄、子宫位置异常等。
4.免疫性不育,如存在抗精子抗体等。
供精人工授精(AID)适应症
1、无精症、死精症、严重少精症、弱精症和畸精症。
2、输精管绝育术后期望生育而复通术失败者等。
3、男方患有不宜生育的严重遗传性疾病、严重躯体疾病、精神心理障碍。
4、夫妻间特殊的血型或免疫不相容因素所导致的不孕。
5、严重母婴血型不合而久治无效,不能得到存活新生儿。如Rh血型或ABO血型不合等。
人工授精成功率
人工授精的成功率差别很大。用丈夫精液人工授精可因精子数和活动率不同而有差异,与操作次数也有关。
人工授精的成功率取决于以下几个因素:
第一,排卵的可预见性也很重要。月经越规律,怀孕的成功率越高。
第二,不育的原因是非常重要的,有良好的精子计数和活动力但不能性交的男性,其人工授精成功的机会明显高于精子有异常的男性。
第三,子宫内膜异位症或盆腔感染史或输卵管疾病减少成功率,但既往曾怀孕者成功率较高。
第四,代孕女方的年龄因素也起着重要作用。如果女方超过35岁,其怀孕机会显著降低。
人工受精的精液来源
(1)原配丈夫的精液:主要是丈夫精液中精子数量少,需多次收集精液,冷冻保藏,累积到相当数量后一次注入妻子的生殖道。对于“逆行射精”的患者,用特殊的方法收集精液,给妻子作人工授精,也有生育可能。
(2)供者精液:主要是丈夫患无精症或患有遗传病不宜直接生育,只能用志愿者提供的精液进行人工授精。
(3)混合精液:供者精液与原配丈夫精液混合在一起。主要用于患少精症的丈夫。由于有原配丈夫精液,可以在夫妇的心理上有所安慰。不过,我国各大医院均不开展混合精液人工授精。
(4)精子悬液:将精子标本特殊处理,使之体积减少,活动精子数量增高,炎症细胞、抗精抗体等抑制生育力物质以及前列腺素含量下降,以适合特殊授精需要。
人工授精前检查项目
人工授精前检查项目主要有以下五项:
1、女性内分泌功能检查:血清内分泌激素的测定:垂体卵泡刺激素(FSH)、黄体生成素(LH)、雌二醇(E2)、孕酮(P)、睾酮(T)、催乳素(PRL)。
2、B超检查:在妇科检查的基础上,必须还要检查产归的阴道B超检查,以便进一步了解子宫和双附件的情况。
3、子宫腔镜检查:如果B超检查中发现宫腔内有异常回声者,必须进行宫腔镜检查,以备确诊是否病变;曾经有反复刮宫、清宫、人工流产术等这些反复的宫腔操作史的,尽量在进行IVF前进行宫腔镜检查,以排除异常继发性宫腔疾患。
4、传染性疾病的检查:包括各种病毒性肝炎、乙肝两对半、生殖器官的支原体、衣原体,感染五项综合症,其中还包含弓形虫、风疹病毒、巨细胞病毒、单纯疱疹(Ⅰ、Ⅱ型病毒),梅毒筛查(如RPR),艾滋病筛查(如抗HIV)等。
5、重要器官功能的检查:其中包括血常规、尿常规、肝功能、肾功能检查、胸透或胸部X光照片、子宫颈涂片等检查。
人工授精分类
人工授精分类:根据所用精液不同的来源,可将人工授精分为二类:
1.夫精人工授精:用丈夫精液进行的人工授精。
2.供精人工授精:用他人的精液进行的人工授精,称他精人工授或供精人工授精。
根据人工授精贮存时间的长短可分为二类:
1.鲜精人工授精,是指精液离体后尽快进行处理,并进行人工授精。优点是较简便,成功率较高,缺点是有传染疾病的可能。主要用于夫精人工授精。
2.冻精人工授精,是指精液离体后采用一种特殊的办法进行超低温冷冻保存(一般保存在-170℃液氮罐中),当需要时将冷冻精液复温后进行人工授精。缺点是成功率较低,需要较复杂的仪器设备;优点是安全。
按授精部位的不同,分为6种:
1.阴道内人工授精;
2.宫颈内人工授精;
3.宫腔内人工受精;
4.腹腔内人工授精;
5.卵泡内人工授精;
6.经阴道输卵内人工授精。
人工受精的费用
人工授精的费用分为检查费用,药物费用,检查费用分为男女双方,而且第一次人工授精检查费用要高一点,第二次就会少,药物就是给女性注射促排药物的费用,药物的不同产地费用则不同,总体来讲授精费用并不一定,要根据自身的情况而定。
在国内,夫妻两个人的费用大约2000-4000元(视医院地区不同而定),期间要做多次B超监测,一次70元。如果做的是自然周期,即女方卵泡发育正常,不需要药物刺激卵泡发育,只需要最后支付手术费2000元左右。如果是要做药物周期,估计要加上药的费用,大概就要4000元。
人工受精过程
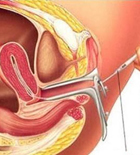
首先,需对接受人工授精的不孕女性做详细的妇科检查,检查内外生殖器是否正常、子宫内膜活检腺体分泌是否良好、双侧输卵管是否通畅等,若这些都正常,才具备接受人工授精的条件。然后需要估计排卵日,以选择最佳的授精时间。常用的估计排卵日的方法包括测定基础体温、宫颈粘液(一般在排卵前4-5天出现),或接近排卵日连续测定尿黄体生成素的峰值,或连续阴道超声波检查等。
在女方估计排卵期前,赠精者或丈夫经手淫取出精液,需对精液进行化验,若结果显示精液密度及活动度正常,待其精液液化后,用注射器或导管将精液注入阴道、子宫颈周围及子宫颈管内。女方卧床休息2-3小时使精液不致排出。
每位女性在一个月经周期中可进行3次人工授精,即在排卵日前3天开始,若按小时计算,即在排卵日前72小时、24小时和排卵后24小时各进行一次,若在一个月经周期中未能受孕,可连续做几个周期。必要时可用药物诱导排卵和调整好排卵期,以提高受孕率。判定人工授精的成败一般以12个周期为界。
人工受精后的注意事项
1、事后要避免精液流出
人工授精在2-3分钟内就会结束,这时如果立刻离开诊台,则好不容易注入的精液就会从阴道流出。
结束后,女性应紧闭双膝,稍微抬高腿部,在这种状态下静躺十几分钟(审注:目前人工授精的精液,经洗涤浓缩成0.3ml左右后,才注入子宫深处,流出的机会不多,不须久躺)。
进行人工授精最应注意的就是注入的精液不可流出。
2、禁止剧烈运动
人工授精结束后,可以直接回家,回家后不必躺在床上,可和平常一样做家事.但是,当天一定要避免跑跳等剧烈运动。当天可进行沐浴,但不可以泡在浴自由缸里洗澡。
解酶的缺失直接导致了精子不液化。首先将精子取出,进行液化后,在注入到女方的输卵管当中。
| 点赞 | 没用 | 路过 |













 正在加载中...
正在加载中... 






